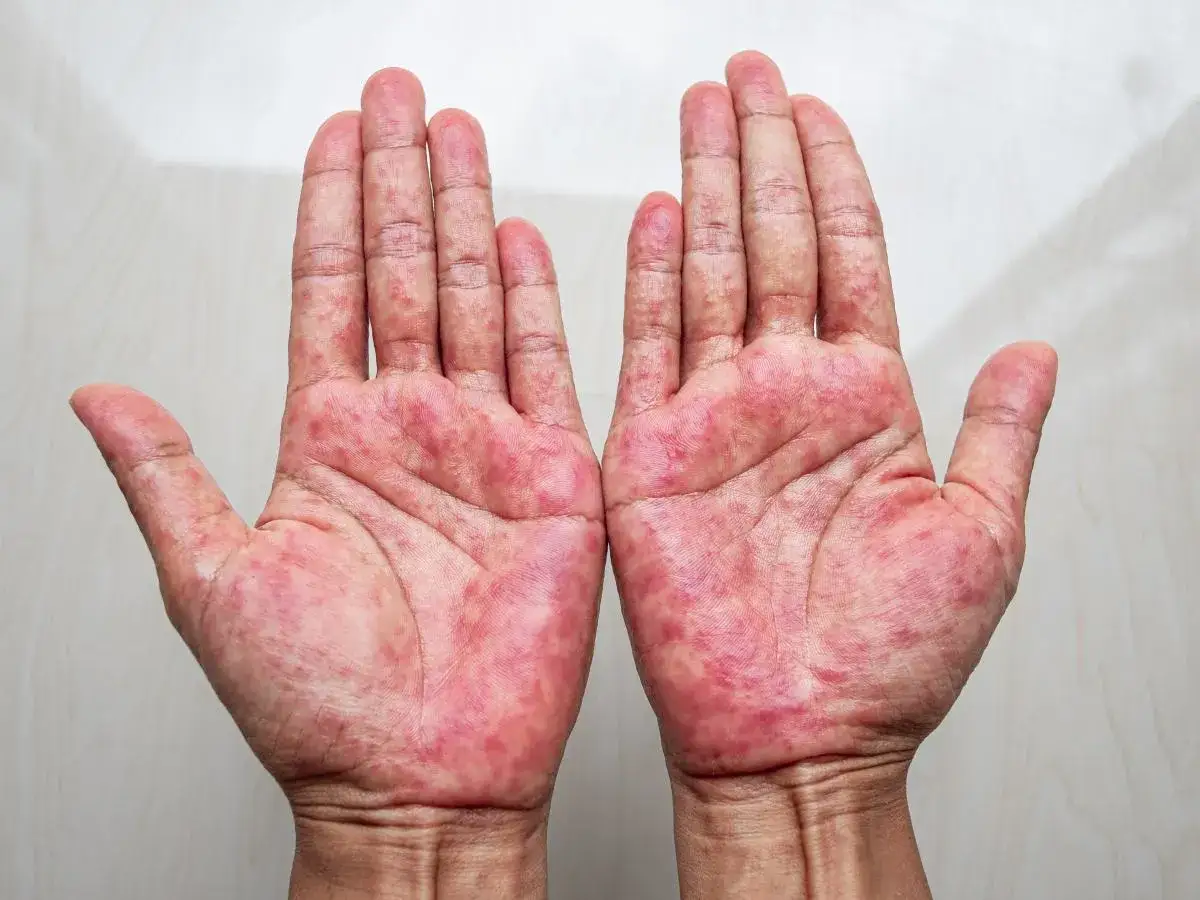
Dłonie to nasza wizytówka i narzędzie pracy, nieustannie narażone na kontakt z otoczeniem. Nic więc dziwnego, że skóra na nich jest szczególnie podatna na różnego rodzaju schorzenia. Ten kompleksowy przewodnik ma za zadanie dostarczyć Państwu rzetelnych informacji na temat najczęstszych chorób skóry dłoni – od przyczyn i objawów, przez diagnostykę, aż po skuteczne metody leczenia i codziennej pielęgnacji. Pomożemy zrozumieć, jak odróżnić poszczególne dolegliwości i kiedy bezwzględnie należy szukać pomocy specjalisty.
Kompleksowy przewodnik po najczęstszych chorobach skóry dłoni i ich skutecznej pielęgnacji
- Egzema, atopowe zapalenie skóry, łuszczyca i grzybica to najczęstsze choroby dłoni, różniące się etiologią i manifestacją.
- Charakterystyczne objawy, takie jak zaczerwienienie, świąd, suchość, pęcherzyki czy łuszczenie, są kluczowe w rozpoznawaniu poszczególnych schorzeń.
- Ważne jest rozróżnienie chorób zakaźnych (np. grzybica) od niezakaźnych (np. egzema, łuszczyca), aby uniknąć rozprzestrzeniania.
- Skuteczne leczenie często obejmuje terapię miejscową, leki ogólnoustrojowe oraz codzienną pielęgnację wspierającą barierę ochronną skóry.
- Prawidłowa higiena, ochrona dłoni i unikanie czynników drażniących są fundamentem zapobiegania i łagodzenia objawów.
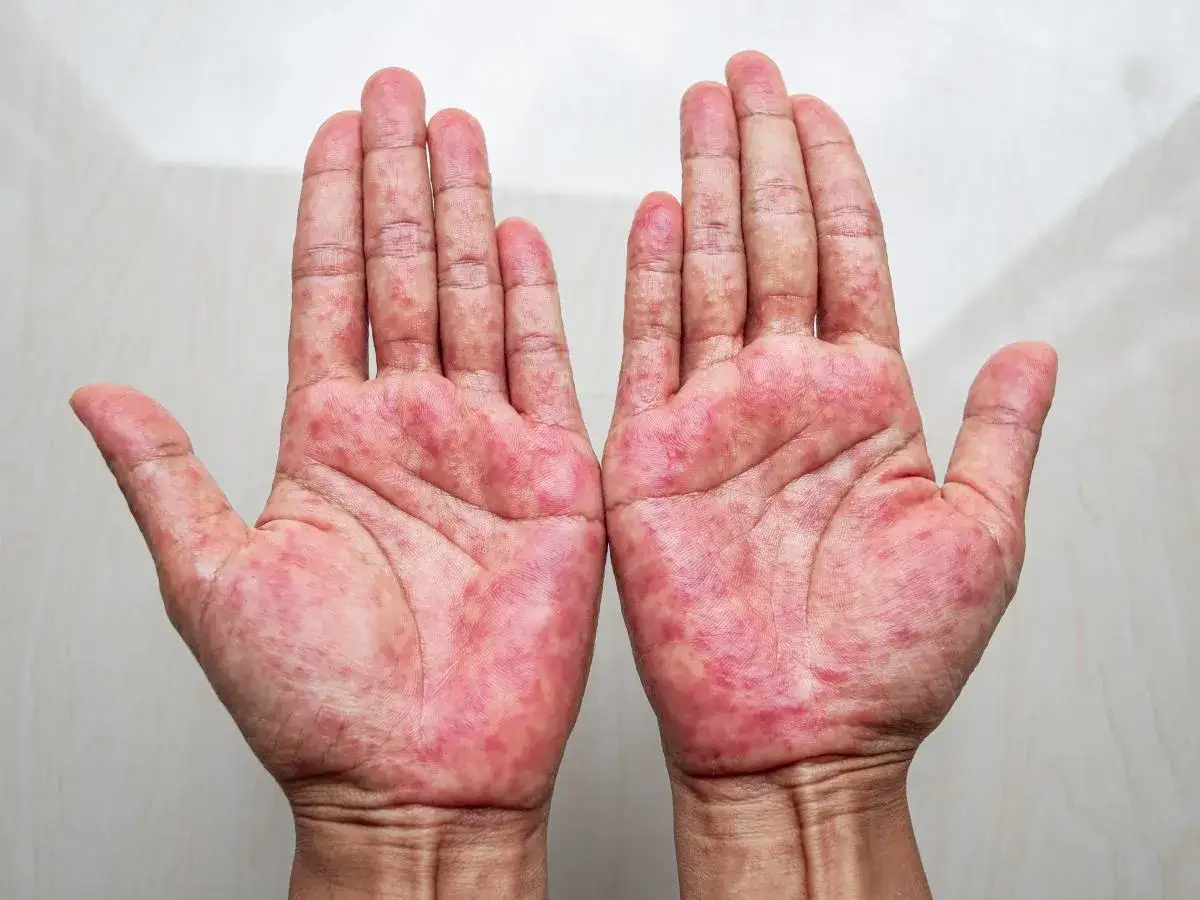
Dlaczego skóra dłoni jest tak podatna na choroby i jak rozpoznać pierwsze sygnały ostrzegawcze?
Skóra dłoni, choć na pierwszy rzut oka wydaje się wytrzymała, w rzeczywistości jest niezwykle delikatna i narażona na wiele czynników zewnętrznych. Zrozumienie jej specyfiki to pierwszy krok do skutecznej profilaktyki i leczenia.
Budowa i funkcja skóry dłoni – dlaczego jest wyjątkowa i wrażliwa?
Skóra dłoni różni się od skóry w innych częściach ciała. Na wewnętrznej stronie dłoni, czyli na powierzchniach dłoniowych, brakuje gruczołów łojowych, co oznacza, że naturalna warstwa ochronna, jaką jest sebum, jest tam znacznie uboższa. Zamiast tego, dłonie posiadają gęsto rozmieszczone gruczoły potowe, które zapewniają nawilżenie, ale jednocześnie mogą przyczyniać się do maceracji skóry w warunkach wilgotnych. Warstwa rogowa naskórka na dłoniach jest znacznie grubsza, co ma chronić przed uszkodzeniami mechanicznymi, ale jednocześnie może utrudniać penetrację substancji nawilżających i leczniczych.
Dłonie są też nieustannie eksponowane na czynniki zewnętrzne: częsty kontakt z wodą, detergentami, środkami dezynfekującymi, alergenami, a także zmiennymi temperaturami. Wszystko to osłabia barierę naskórkową, prowadząc do jej uszkodzenia i zwiększonej wrażliwości. Ta unikalna kombinacja cech sprawia, że dłonie są szczególnie podatne na podrażnienia, alergie i rozwój przewlekłych chorób dermatologicznych.
Najczęstsze pierwsze objawy, których nie wolno ignorować: świąd, suchość, zaczerwienienie
Wiele chorób skóry dłoni zaczyna się niewinnie, od subtelnych sygnałów, które łatwo zbagatelizować. Do najwcześniejszych i najczęstszych objawów należą uporczywy świąd, nadmierna suchość skóry oraz zaczerwienienie. Świąd, zwłaszcza nasilający się wieczorem lub po kontakcie z wodą, może być pierwszym symptomem egzemy czy AZS. Suchość, objawiająca się szorstkością i uczuciem ściągnięcia, często prowadzi do powstawania drobnych pęknięć, które są bramą dla infekcji. Zaczerwienienie, szczególnie jeśli jest trwałe i towarzyszy mu łuszczenie, powinno wzbudzić naszą czujność. Ignorowanie tych wczesnych sygnałów może prowadzić do zaostrzenia stanu i utrudnić późniejsze leczenie.
Kiedy zwykłe podrażnienie zamienia się w chorobę? Granica, której warto pilnować
Kluczowe jest odróżnienie krótkotrwałego podrażnienia od rozwijającej się choroby. Zwykłe podrażnienie, na przykład po jednorazowym kontakcie z silnym detergentem, zazwyczaj ustępuje samoistnie w ciągu kilku godzin lub dni, po zastosowaniu łagodnego kremu nawilżającego. Jeśli jednak objawy takie jak świąd, zaczerwienienie, suchość czy pękanie skóry utrzymują się przez dłuższy czas (ponad tydzień), nasilają się, rozprzestrzeniają lub pojawiają się pęcherzyki, grudki czy sączące się zmiany, to znak, że mamy do czynienia z czymś więcej niż tylko chwilowym dyskomfortem. W takiej sytuacji warto skonsultować się z dermatologiem, który postawi trafną diagnozę i wdroży odpowiednie leczenie. Pamiętajmy, że wczesna interwencja często zapobiega przewlekłości choroby.
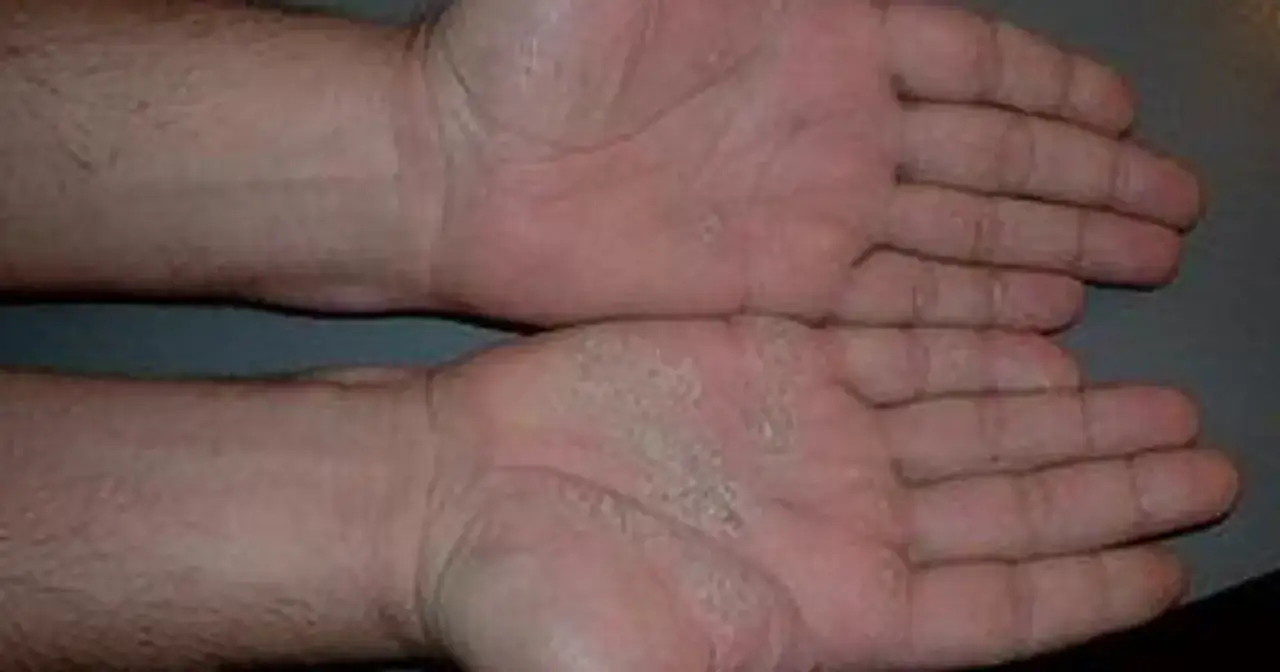
Egzema, czyli wyprysk kontaktowy – czy Twoje dłonie reagują na otoczenie?
Egzema, znana również jako wyprysk kontaktowy, to jedna z najczęstszych chorób skóry dłoni. Jej charakterystyczne objawy potrafią być niezwykle uciążliwe i znacząco wpływać na komfort życia. Przyjrzyjmy się bliżej temu schorzeniu.
Czym jest egzema i dlaczego tak często pojawia się właśnie na dłoniach?
Egzema to stan zapalny skóry wywołany bezpośrednim kontaktem z substancjami drażniącymi lub alergenami. Jest to reakcja obronna organizmu, która manifestuje się na skórze. Dłonie są szczególnie narażone na rozwój egzemy, ponieważ to właśnie one najczęściej mają kontakt z różnorodnymi substancjami w codziennym życiu – od środków czystości, przez kosmetyki, po metale czy rośliny. Częste mycie rąk, używanie środków dezynfekujących, praca w wilgotnym środowisku czy ekspozycja na chemikalia osłabiają naturalną barierę ochronną skóry, czyniąc ją bardziej podatną na działanie czynników wywołujących egzemę. Wyprysk kontaktowy może mieć charakter alergiczny, gdy organizm reaguje na specyficzny alergen, lub niealergiczny (z podrażnienia), gdy skóra jest uszkadzana przez substancje drażniące.
Objawy, które pomogą odróżnić egzemę od innych schorzeń: pęcherzyki, grudki i intensywny świąd
Typowe objawy egzemy na dłoniach obejmują zaczerwienienie, uporczywy świąd, suchość, a także pojawienie się drobnych pęcherzyków, grudek i pęknięć skóry. Pęcherzyki te mogą pękać, prowadząc do sączenia się zmian i tworzenia się strupów. Skóra staje się szorstka, pogrubiała i może boleśnie pękać, zwłaszcza na zgięciach palców. Warto podkreślić, że egzema nie jest chorobą zakaźną, co oznacza, że nie można się nią zarazić poprzez dotyk. Intensywny świąd jest często najbardziej dokuczliwym objawem, prowadzącym do drapania, które z kolei może zaostrzać zmiany i zwiększać ryzyko infekcji bakteryjnych.
Najwięksi wrogowie Twoich dłoni: detergenty, metale, kosmetyki – jak zidentyfikować czynnik drażniący?
Identyfikacja czynnika wywołującego egzemę jest kluczowa dla skutecznego leczenia. Do najczęstszych alergenów i substancji drażniących należą:
- Detergenty i środki czystości: mydła, płyny do naczyń, proszki do prania, środki dezynfekujące.
- Metale: nikiel (często obecny w biżuterii, klamrach, narzędziach), chrom, kobalt.
- Składniki kosmetyków: substancje zapachowe, konserwanty, barwniki.
- Lateks: rękawiczki ochronne, bandaże.
- Rośliny: niektóre gatunki mogą wywoływać reakcje alergiczne.
- Substancje chemiczne: używane w przemyśle, fryzjerstwie, budownictwie.
Aby zidentyfikować winowajcę, pomocne może być prowadzenie dzienniczka ekspozycji, w którym zapisujemy, z czym nasze dłonie miały kontakt przed pojawieniem się objawów. W przypadku podejrzenia alergii kontaktowej, dermatolog może zlecić wykonanie testów płatkowych.
Skuteczne leczenie i strategie unikania – jak żyć z egzemą na co dzień?
Leczenie egzemy opiera się na dwóch filarach: farmakoterapii i unikaniu czynników wyzwalających. W leczeniu miejscowym najczęściej stosuje się maści lub kremy z kortykosteroidami, które redukują stan zapalny i świąd. W niektórych przypadkach lekarz może zalecić inhibitory kalcyneuryny. Niezwykle ważna jest codzienna pielęgnacja emolientami, które odbudowują barierę naskórkową i nawilżają skórę. Kluczową strategią jest jednak unikanie kontaktu z substancjami drażniącymi i alergenami. Oznacza to noszenie rękawiczek ochronnych (bawełnianych pod gumowymi) podczas prac domowych, unikanie biżuterii zawierającej nikiel oraz stosowanie hipoalergicznych kosmetyków. Regularne nawilżanie skóry dłoni, nawet gdy objawy ustąpią, jest niezbędne do zapobiegania nawrotom.
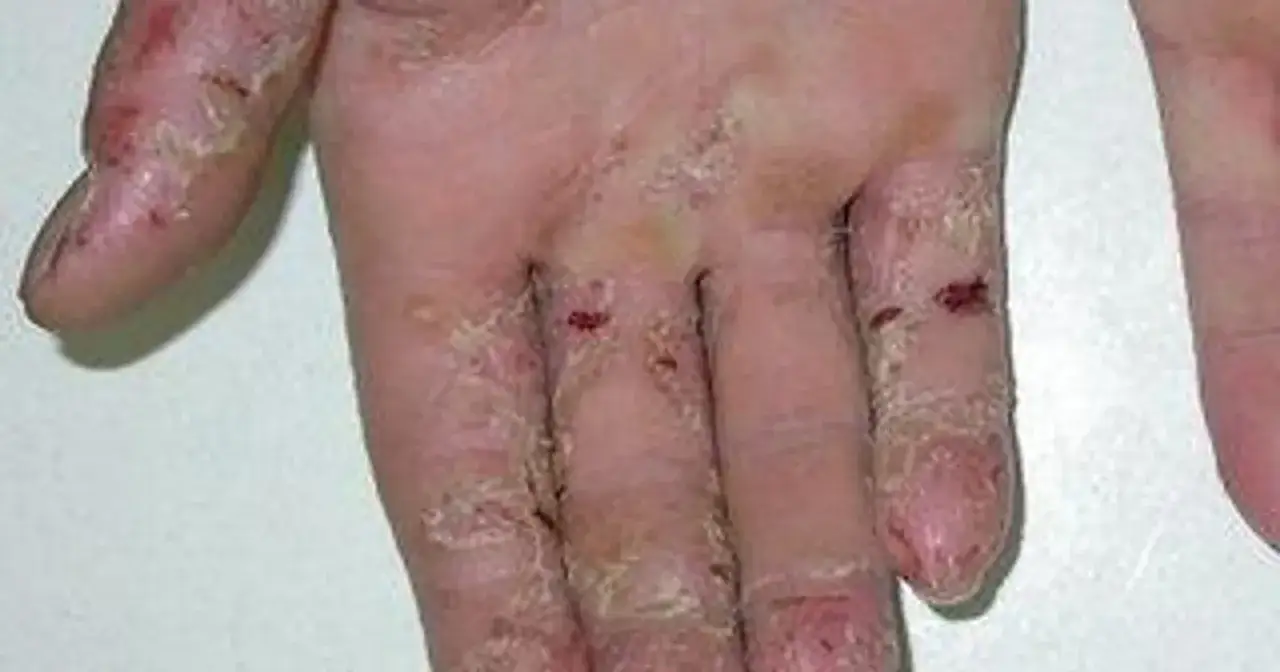
Atopowe zapalenie skóry (AZS) na dłoniach – gdy problem leży głębiej
Atopowe zapalenie skóry (AZS) to przewlekła choroba, która często manifestuje się również na dłoniach, przynosząc ze sobą intensywny dyskomfort. W przeciwieństwie do egzemy kontaktowej, AZS ma bardziej złożone podłoże.
AZS a egzema – kluczowe różnice w przyczynach i objawach, które musisz znać
Choć objawy AZS i egzemy mogą być podobne, ich przyczyny są zasadniczo różne. Atopowe zapalenie skóry to choroba o podłożu genetycznym i immunologicznym, co oznacza, że skłonność do niej jest dziedziczona, a układ odpornościowy odgrywa kluczową rolę w jej rozwoju. Charakteryzuje się zaburzeniami funkcjonowania bariery naskórkowej, co prowadzi do nadmiernej utraty wody i zwiększonej przepuszczalności skóry dla alergenów i drobnoustrojów. Egzema kontaktowa natomiast jest reakcją na bezpośredni kontakt z konkretną substancją. AZS jest chorobą przewlekłą, często z okresami zaostrzeń i remisji, podczas gdy egzema kontaktowa może ustąpić po usunięciu czynnika wyzwalającego. W AZS zmiany mogą pojawiać się symetrycznie na obu dłoniach, często towarzyszą im inne objawy atopii, takie jak astma czy alergiczny nieżyt nosa.
Charakterystyczne symptomy AZS na dłoniach: uporczywa suchość, pęknięcia i pogrubiała skóra
Na dłoniach AZS objawia się przede wszystkim silną suchością skóry, uporczywym świądem, zaczerwienieniem i łuszczeniem. Skóra staje się szorstka, pogrubiała (tzw. lichenizacja) i może być pokryta drobnymi grudkami. Często dochodzi do bolesnego pękania skóry, szczególnie na opuszkach palców i w zgięciach, co utrudnia wykonywanie codziennych czynności. W niektórych przypadkach mogą pojawić się również pęcherzyki. Świąd jest zazwyczaj bardzo intensywny i prowadzi do niekontrolowanego drapania, co z kolei może prowadzić do nadkażeń bakteryjnych i wtórnych zmian skórnych. Zmiany często lokalizują się na grzbietach dłoni i palców, ale mogą obejmować całe dłonie.
Rola genów, alergii i stresu w rozwoju atopowego zapalenia skóry
Rozwój AZS jest złożony i wynika z interakcji wielu czynników. Predyspozycje genetyczne odgrywają kluczową rolę – jeśli jedno z rodziców choruje na AZS, ryzyko u dziecka wzrasta. Ważne są także alergeny, zarówno wziewne (np. roztocza kurzu domowego, pyłki roślin), jak i pokarmowe (np. mleko, jaja, orzeszki ziemne), które mogą zaostrzać objawy. Nie bez znaczenia jest również stres, który poprzez wpływ na układ hormonalny i immunologiczny, może wywoływać lub nasilać zaostrzenia choroby. Suche powietrze, drażniące substancje chemiczne czy nieodpowiednie kosmetyki to kolejne czynniki, które mogą pogarszać stan skóry atopowej.
Kompleksowa pielęgnacja i leczenie AZS: emolienty, leki i modyfikacja stylu życia
Leczenie AZS na dłoniach wymaga kompleksowego podejścia. Podstawą jest codzienna, intensywna pielęgnacja emolientami, które nawilżają skórę, odbudowują jej barierę ochronną i zmniejszają świąd. Należy je stosować wielokrotnie w ciągu dnia, szczególnie po każdym myciu rąk. W okresach zaostrzeń lekarz może zalecić leki miejscowe, takie jak kortykosteroidy (stosowane krótkotrwale) lub inhibitory kalcyneuryny (do dłuższego stosowania). W cięższych przypadkach, gdy leczenie miejscowe jest niewystarczające, konieczne może być wdrożenie leków ogólnoustrojowych, w tym leków immunosupresyjnych lub nowszych terapii biologicznych. Równie ważna jest modyfikacja stylu życia: unikanie znanych alergenów i czynników drażniących, dbanie o odpowiednią wilgotność powietrza w pomieszczeniach oraz techniki radzenia sobie ze stresem.
Łuszczyca dłoni – kiedy układ odpornościowy atakuje skórę
Łuszczyca to kolejna przewlekła choroba skóry, która może dotykać dłoni, przynosząc charakterystyczne i często bolesne zmiany. Jest to schorzenie o podłożu autoimmunologicznym, co oznacza, że układ odpornościowy omyłkowo atakuje własne komórki skóry.
Jak rozpoznać łuszczycę? Charakterystyczne czerwone plamy i srebrzysta łuska
Łuszczyca jest przewlekłą chorobą autoimmunologiczną, w której cykl odnowy komórek skóry jest znacznie przyspieszony. Na dłoniach najczęściej występuje postać plackowata, objawiająca się czerwonymi, dobrze odgraniczonymi ogniskami, pokrytymi srebrzystą, łuszczącą się skórą. Zmiany te mogą być swędzące, ale często są też bolesne, zwłaszcza gdy dochodzi do pękania skóry. W cięższych przypadkach łuszczyca może prowadzić do zajęcia paznokci, które stają się pogrubiałe, kruche, z bruzdami lub żółtawymi przebarwieniami, przypominającymi grzybicę. Zmiany łuszczycowe na dłoniach mogą znacząco utrudniać codzienne funkcjonowanie i wykonywanie precyzyjnych czynności.
Łuszczyca krostkowa a plackowata – dwie różne odsłony tej samej choroby
Oprócz najczęściej występującej łuszczycy plackowatej, na dłoniach może pojawić się również rzadsza, ale bardziej uciążliwa postać – łuszczyca krostkowa. Charakteryzuje się ona występowaniem drobnych, jałowych krostek (wypełnionych płynem, ale nie ropą) na zaczerwienionej i bolesnej skórze dłoni i podeszew stóp. Krostki te mogą zlewać się, tworząc większe ogniska. Ta forma łuszczycy często wiąże się z silnym bólem i znacznym upośledzeniem funkcji dłoni, co sprawia, że jest szczególnie trudna do leczenia i wymaga intensywnej terapii.
Czy łuszczyca jest zakaźna? Obalamy mity i wyjaśniamy fakty
Jednym z najczęściej powtarzanych mitów na temat łuszczycy jest jej zakaźność. Należy to jasno i stanowczo podkreślić: łuszczyca nie jest chorobą zakaźną. Nie można się nią zarazić poprzez dotyk, używanie wspólnych przedmiotów czy przebywanie w bliskim kontakcie z osobą chorą. Jest to schorzenie autoimmunologiczne, wynikające z wewnętrznych zaburzeń organizmu. Według danych Medycyny Praktycznej, łuszczyca jest przewlekłą chorobą zapalną, która nie jest przenoszona z osoby na osobę. Edukacja w tym zakresie jest niezwykle ważna, aby przełamywać stygmatyzację osób cierpiących na tę chorobę.
Nowoczesne metody leczenia łuszczycy dłoni: od maści po terapie biologiczne
Leczenie łuszczycy dłoni jest często wyzwaniem, ale dostępne są skuteczne metody. W terapii miejscowej stosuje się maści i kremy zawierające kortykosteroidy, pochodne witaminy D3, retinoidy czy dziegcie, które pomagają zmniejszyć stan zapalny i łuszczenie. Skuteczna może być również fototerapia, czyli naświetlanie dłoni promieniami UVA lub UVB. W cięższych przypadkach, szczególnie przy łuszczycy krostkowej lub rozległych zmianach, konieczne jest wdrożenie leków ogólnoustrojowych, takich jak metotreksat, cyklosporyna czy acytretyna. Najnowocześniejszą opcją są terapie biologiczne, które celują w konkretne mechanizmy immunologiczne odpowiedzialne za rozwój choroby, przynosząc często spektakularne efekty. Ważne jest również unikanie czynników wyzwalających, takich jak infekcje, stres, niektóre leki (np. beta-blokery) czy alkohol, które mogą zaostrzać objawy łuszczycy.
Grzybica dłoni – niewidoczny wróg, który lubi wilgoć
Grzybica dłoni, choć mniej powszechna niż grzybica stóp, jest problemem, który wymaga uwagi. Jest to infekcja zakaźna, wywołana przez dermatofity, czyli mikroskopijne grzyby.
Skąd bierze się grzybica na dłoniach? Najczęstsze źródła zakażenia
Grzybica dłoni jest najczęściej wywoływana przez te same dermatofity, które odpowiadają za grzybicę stóp. Co ciekawe, bardzo często zakażenie dłoni przenosi się właśnie ze stóp, co jest zjawiskiem znanym jako syndrom "jednej ręki, dwóch stóp". Do zakażenia może dojść poprzez bezpośredni kontakt z osobą chorą lub zwierzęciem, a także przez używanie wspólnych przedmiotów, takich jak ręczniki, pilniki do paznokci, a nawet narzędzia pracy. Wilgotne i ciepłe środowisko sprzyja rozwojowi grzybów, dlatego osoby pracujące w rękawiczkach, które nie zapewniają odpowiedniej wentylacji, są bardziej narażone na tę infekcję.
Typowe objawy infekcji grzybiczej: łuszczenie, zaczerwienienie na brzegach zmian i świąd
Objawy grzybicy dłoni mogą być różnorodne, ale najczęściej obejmują zaczerwienienie, łuszczenie się skóry (szczególnie na brzegach zmian, tworząc charakterystyczny "kołnierzyk"), pęcherzyki, grudki i świąd. Skóra może stać się sucha, szorstka i pękać. W niektórych przypadkach zmiany mogą przypominać egzemę, co utrudnia samodzielną diagnostykę. Często dochodzi również do zajęcia paznokci, które stają się pogrubiałe, matowe, kruche i zmieniają kolor na żółtawy lub brązowawy. Warto pamiętać, że grzybica jest chorobą zakaźną, dlatego ważne jest zachowanie ostrożności, aby nie rozprzestrzeniać infekcji na inne części ciała lub na inne osoby.
Syndrom "jednej ręki, dwóch stóp" – dlaczego grzybica stóp zagraża dłoniom?
Syndrom "jednej ręki, dwóch stóp" to klasyczny obraz kliniczny grzybicy, w którym infekcja grzybicza dotyczy obu stóp, ale tylko jednej dłoni. Zjawisko to wynika z faktu, że osoby z grzybicą stóp często nieświadomie przenoszą zarodniki grzybów na dłonie, na przykład podczas drapania swędzących stóp. Ręka, która jest używana do drapania, staje się „zainfekowaną” dłonią. Ta asymetryczna manifestacja jest ważną wskazówką diagnostyczną dla dermatologa. Podkreśla również, jak ważne jest jednoczesne leczenie wszystkich ognisk grzybicy, aby zapobiec nawrotom i rozprzestrzenianiu się infekcji.
Jak skutecznie leczyć grzybicę i zapobiegać jej nawrotom? Diagnostyka i leczenie
Skuteczne leczenie grzybicy dłoni zaczyna się od prawidłowej diagnostyki. Zazwyczaj dermatolog pobiera zeskrobiny skóry lub fragmenty paznokci do badania mykologicznego, które pozwala zidentyfikować rodzaj grzyba i potwierdzić diagnozę. Leczenie polega na stosowaniu leków przeciwgrzybiczych – w postaci kremów, maści lub lakierów do paznokci. W bardziej zaawansowanych przypadkach lub gdy leczenie miejscowe jest nieskuteczne, konieczne może być przyjmowanie leków przeciwgrzybiczych doustnie. Aby zapobiec nawrotom, kluczowa jest odpowiednia higiena: regularne mycie i dokładne osuszanie dłoni, unikanie nadmiernej wilgoci, noszenie przewiewnych rękawiczek (jeśli praca tego wymaga) oraz leczenie wszelkich ognisk grzybicy na innych częściach ciała, zwłaszcza na stopach.Domowa apteczka i codzienna pielęgnacja – jak dbać o skórę dłoni, by uniknąć problemów?
Nawet jeśli nie cierpimy na przewlekłe choroby skóry dłoni, codzienna pielęgnacja jest kluczowa dla utrzymania ich zdrowia i pięknego wyglądu. A w przypadku istniejących problemów, odpowiednie nawyki mogą znacząco wspomóc leczenie.
Fundament zdrowej skóry: rola emolientów i prawidłowego nawilżania
Emolienty to podstawa pielęgnacji skóry dłoni, zwłaszcza tej skłonnej do suchości, podrażnień czy chorób. Są to preparaty, które tworzą na powierzchni skóry ochronną warstwę, zapobiegając utracie wody i odbudowując uszkodzoną barierę naskórkową. Ich regularne stosowanie, kilka razy dziennie, a zwłaszcza po każdym myciu rąk, jest absolutnie kluczowe. Wybierajmy emolienty bezzapachowe, hipoalergiczne, zawierające składniki takie jak ceramidy, kwas hialuronowy, mocznik (w odpowiednim stężeniu) czy masło shea. Prawidłowe nawilżanie nie tylko łagodzi objawy, ale także wzmacnia skórę, czyniąc ją bardziej odporną na czynniki drażniące.Jak myć ręce, by ich nie uszkodzić? Zasady bezpiecznej higieny
Częste mycie rąk jest niezbędne dla higieny, ale może również przyczyniać się do uszkodzenia bariery skórnej. Aby temu zapobiec, należy przestrzegać kilku zasad: * Używaj łagodnych środków myjących: Wybieraj mydła bez silnych detergentów, substancji zapachowych i barwników. Najlepiej sprawdzą się mydła syndetowe (syntetyczne detergenty) lub specjalne płyny do mycia rąk dla skóry wrażliwej. * Temperatura wody: Myj ręce letnią, a nie gorącą wodą, która dodatkowo wysusza skórę. * Delikatne osuszanie: Po umyciu delikatnie osusz dłonie miękkim ręcznikiem, unikając tarcia. Pozostawienie wilgoci może prowadzić do maceracji i sprzyjać rozwojowi infekcji. * Natychmiastowe nawilżanie: Po każdym myciu i osuszeniu rąk nałóż warstwę emolientu.
Ochrona to podstawa: rękawiczki, filtry UV i unikanie ekstremalnych temperatur
Ochrona dłoni przed szkodliwymi czynnikami zewnętrznymi jest równie ważna, co ich pielęgnacja. * Rękawiczki ochronne: Podczas prac domowych (mycie naczyń, sprzątanie) czy ogrodowych zawsze zakładaj rękawiczki. Najlepiej, aby pod gumowymi rękawiczkami znajdowały się cienkie bawełniane, które wchłoną pot i zapobiegną podrażnieniom. * Filtry UV: Skóra dłoni jest narażona na słońce, co może przyspieszać jej starzenie i nasilać niektóre choroby. Latem lub podczas długotrwałej ekspozycji na słońce stosuj kremy z filtrem UV na grzbiety dłoni. * Unikanie ekstremalnych temperatur: Zarówno mróz, jak i upał mogą negatywnie wpływać na kondycję skóry. Zimą noś ciepłe rękawiczki, a latem unikaj długotrwałego przebywania na słońcu bez ochrony.
Domowe sposoby na łagodzenie podrażnień: kąpiele, okłady i naturalne składniki
Domowe sposoby mogą być cennym uzupełnieniem leczenia i pielęgnacji, ale zawsze należy pamiętać, że nie zastąpią one konsultacji z lekarzem i farmakoterapii. Mogą jednak przynieść ulgę w łagodzeniu świądu i podrażnień. * Kąpiele z dodatkiem składników łagodzących: Krótkie (10-15 minut) kąpiele dłoni w letniej wodzie z dodatkiem skrobi ziemniaczanej, płatków owsianych (zmielonych i zawiązanych w gazie) lub soli fizjologicznej mogą przynieść ukojenie. * Okłady: Zimne okłady z rumianku lub zielonej herbaty (po wcześniejszym sprawdzeniu, czy nie ma alergii na te składniki) mogą zmniejszyć zaczerwienienie i świąd. * Naturalne składniki o działaniu nawilżającym i łagodzącym:
- Aloes: Żel aloesowy ma właściwości nawilżające i kojące.
- Oleje roślinne: Olej kokosowy, migdałowy czy jojoba mogą być stosowane jako naturalne emolienty.
- Miód: Ma właściwości antybakteryjne i nawilżające.
Zawsze przed zastosowaniem nowego składnika na większej powierzchni skóry, wykonaj próbę uczuleniową na małym fragmencie.
Kiedy wizyta u dermatologa jest absolutnie konieczna?
Chociaż wiele problemów skórnych dłoni można łagodzić domowymi sposobami i odpowiednią pielęgnacją, istnieją sytuacje, w których profesjonalna pomoc dermatologa jest niezbędna. Nie zwlekaj z wizytą, jeśli zauważysz niepokojące objawy.
Objawy alarmowe: gwałtowne nasilenie zmian, ból, ropne pęcherze
Istnieją pewne sygnały, które powinny skłonić nas do pilnej wizyty u specjalisty. Są to:
- Gwałtowne nasilenie zmian: Jeśli objawy nagle się pogarszają, rozprzestrzeniają lub stają się znacznie bardziej intensywne.
- Silny ból: Ból, który znacząco utrudnia codzienne funkcjonowanie i nie ustępuje po zastosowaniu ogólnodostępnych środków.
- Obecność ropnych pęcherzy lub sączących się ran: Może to świadczyć o wtórnym zakażeniu bakteryjnym, które wymaga leczenia antybiotykami.
- Brak poprawy po domowych metodach: Jeśli mimo stosowania prawidłowej pielęgnacji i domowych sposobów, objawy nie ustępują lub wręcz się nasilają po tygodniu-dwóch.
- Podejrzenie infekcji grzybiczej: Grzybica wymaga specyficznego leczenia, a jej nieleczenie może prowadzić do rozprzestrzeniania się.
- Znaczący wpływ na jakość życia: Jeśli objawy uniemożliwiają pracę, sen lub codzienne czynności.
W takich przypadkach samodzielne próby leczenia mogą być nieskuteczne lub nawet szkodliwe, a szybka interwencja lekarska jest kluczowa dla powrotu do zdrowia.
Jak przygotować się do wizyty u specjalisty, by uzyskać trafną diagnozę?
Odpowiednie przygotowanie do wizyty u dermatologa może znacząco przyspieszyć postawienie trafnej diagnozy i wdrożenie skutecznego leczenia. Przed wizytą warto: * Nie smarować zmian: Przynajmniej na 24 godziny przed wizytą unikaj stosowania maści, kremów czy innych preparatów na zmienioną skórę, aby lekarz mógł ocenić jej naturalny wygląd. * Zanotować objawy: Spisz, kiedy pojawiły się pierwsze objawy, jak ewoluowały, co je nasila, a co łagodzi. * Historia choroby: Przygotuj informacje o swoich chorobach przewlekłych, alergiach, przyjmowanych lekach, a także o chorobach skóry w rodzinie. * Czynniki wyzwalające: Zastanów się, czy objawy pojawiają się po kontakcie z konkretnymi substancjami, w określonych sytuacjach (np. stres, dieta). * Wcześniejsze leczenie: Wymień wszystkie stosowane do tej pory leki i preparaty, zarówno te na receptę, jak i bez recepty, oraz ich efektywność.
Przeczytaj również: Zielona bakteria na paznokciu - to nie grzybica! Leczenie i profilaktyka.
Przegląd badań diagnostycznych: od testów alergicznych po badanie mykologiczne
W celu postawienia precyzyjnej diagnozy dermatolog może zlecić szereg badań. * Testy płatkowe: Wykonywane w przypadku podejrzenia alergicznej egzemy kontaktowej. Polegają na nałożeniu na skórę pleców plastrów z różnymi alergenami i obserwacji reakcji po 48 i 72 godzinach. * Badanie mykologiczne: Niezbędne przy podejrzeniu grzybicy. Polega na pobraniu zeskrobin skóry lub fragmentów paznokci i zbadaniu ich pod mikroskopem oraz wykonaniu posiewu w celu identyfikacji rodzaju grzyba. * Biopsja skóry: W rzadkich, niejasnych przypadkach, gdy inne metody diagnostyczne nie przynoszą rozstrzygnięcia, może być konieczne pobranie małego fragmentu skóry do badania histopatologicznego.
Pamiętajmy, że trafna diagnoza jest fundamentem skutecznego leczenia. Według danych Medycyny Praktycznej, prawidłowa diagnostyka różnicowa jest kluczowa dla wyboru odpowiedniej terapii w przypadku chorób skóry dłoni. Nie bójmy się szukać pomocy u specjalistów, którzy dzięki swojej wiedzy i doświadczeniu pomogą nam odzyskać zdrowie i komfort życia.